
Las problemáticas de salud mental, que pueden aparecer durante el proceso oncológico, son variables durante el tiempo, así como diversas según las personas, sus experiencias anteriores, el entorno, el tipo de cáncer o los tratamientos a los que se someten.
Los síntomas más frecuentes
En las primeas fases de la enfermedad, durante el proceso diagnóstico y al inicio del tratamientos, destacan los síntomas emocionales reactivos al estrés, en forma de estados de ansiedad, insomnio o síntomas depresivos fluctuantes.
En fases posteriores se pueden configurar de forma más estable los síndromes afectivos:
- Es frecuente la depresión. De hecho, la prevalencia de la depresión entre las pacientes supervivientes de un cáncer de mama es significativamente superior a la de otras mujeres de su misma edad, y ésta mayor afectación se mantiene aún pasados 5 años tras el diagnóstico.
- Los síntomas de ansiedad suelen tener una dinámica más fluctuante, más ligada a los eventos estresantes.
- El insomnio sigue presente y con cierta frecuencia aparecen síntomas del trastorno por estrés postraumático.
- Por otra parte, es frecuente la queja subjetiva de deterioro cognitivo y el síndrome de fatiga crónica, que parecen más relacionados con el tratamiento quimioterápico; y otros síntomas somáticos como las artro-mialgias y las sofocaciones que suelen estar relacionados con los tratamientos hormonales.
- Finalmente, la salud sexual y reproductiva también se suele ver muy afectada.
La dinámica enfermedad-estrés sobre la salud mental
Estrés psicológico
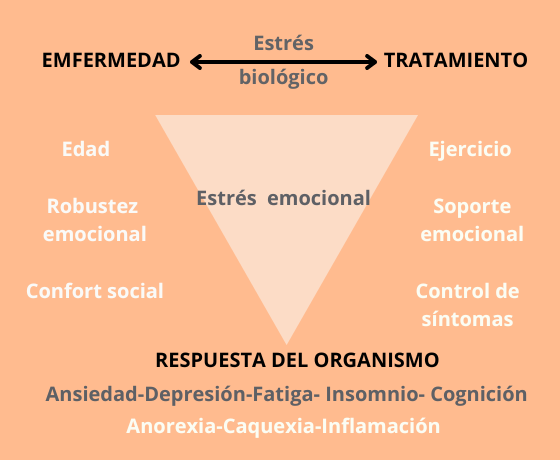
La enfermedad es una amenaza a la salud y la vida y, por ello mismo, es causa de estrés psicológico. A esta incertidumbre se le suma el contexto de enfermedad como variables estresantes: los tratamientos, las complicaciones, los cambios, las pérdidas o las secuelas.
Por otro lado, están las variables de vulnerabilidad: de género, socio-económica, cultural, étnico-racial. Las mujeres, por ejemplo, tienen una propensión a presentar trastornos afectivos (depresión y ansiedad) mucho más alta que los hombres; y es así en las diferentes etapas de la vida, tanto premenopáusica como postmenopáusica. También suelen tener más cargas psico-sociales, especialmente en edad de crianza, trabajos más precarios, mayor impacto cultural sobre la imagen corporal y el valor simbólico de todo lo relacionado con la sexualidad y la reproducción.
Estrés biológico
La enfermedad y los tratamientos oncológicos también son causa de estrés biológico. El estado de enfermedad se relaciona con un aumento de citoquinas proinflamatorias que a su vez tiene un impacto a nivel cerebral. Parece ser que ello estaría también al servicio de facilitar una conducta de autocuidado. El problema sería que el mantenimiento del estado de estrés biológico puede llevar a un agotamiento de los mecanismos adaptativos.
Las citoquinas proinflamatorias darían señales al cerebro para metabolizar el triptófano, que es el precursor del neurotransmisor serotonina, por vías alternativas. El triptófano se metabolizaría en las células gliales del cerebro por una vía diferente, quedando menos disponible para convertirse en serotonina a nivel de las neuronas. La serotonina es un neurotransmisor involucrado en la estabilidad afectiva. Si esta situación se mantiene en el tiempo, se aumenta la probabilidad de que las neuronas queden con poca disponibilidad de serotonina y ello puede facilitar la aparición de síntomas depresivos.
El estrés psicológico y biológico involucra diferentes respuestas hormonales, especialmente importantes son las del circuito del cortisol que modularia las respuestas biológicas adaptativas.
También se ha podido observar que, tanto el propio tumor extracraneal como la quimioterapia pueden tener un impacto por ellos mismos en el tejido cerebral y facilitar cambios neurodegenerativos, o alteraciones en el rendimiento cognitivo de forma transitoria.
Todos estos impactos sobre el cerebro pueden facilitar la aparición de malestar emocional y de conductas depresivas. El organismo responde al estrés generando más cortisol, que en altos niveles provoca más síntomas emocionales y somáticos, como la fatiga o las alteraciones cognitivas.
Los mediadores del estrés favorecedores de la salud mental
Las estrategias que utiliza el organismo para hacer frente al estrés dependen mucho de cada una de las personas, de su personalidad, de la expresión genética, su edad, su robustez emocional, el confort social, etc. y también de los mediadores del estrés de los que dispone cada persona.
Sabemos que contextos son más favorables:
- La buena comunicación de los profesionales
- El acompañamiento emocional durante los tratamientos
- El buen control de síntomas
- El acompañamiento familiar y social
- La actividad cognitiva y física
- Otras prácticas que ayudan a manejar el estrés durante el proceso oncológico.
El trabajo emocional personal empieza de manera espontánea cuando nos encontramos en una situación de estrés que requieren un esfuerzo adaptativo. Se ponen en marcha distintas estrategias que nos permiten manejarnos con la realidad amenazante:
- La anticipación, que será más adecuada cuanto mejor información tengamos, por ello es tan importante una comunicación de calidad.
- La supresión de los contenidos mentales amenazantes, como ideas o imágenes reverberantes que nos estresan, derivando la atención conscientemente hacia otras aspectos de nuestra vida más seguros, intentando no victimizarnos doblemente.
- La sublimación, intentando darle un sentido en nuestra vida a lo que nos está pasndo.
- El humor es una de las mejores estrategias. Permite un distanciamiento y poder compartir lo que nos pasa con los demás.
- El altruismo, entendiendo que hay cosas que, aunque no me ayudan a mi directamente, pueden ayudar a otros.
Las dianas terapéuticas a tratar
Estrés psicologico
- Intervenciones mediadoras del estrés: soporte psico-social, información adecuada, control de síntomas
- Intervenciones psicoterapéuticas de apoyo
- Terapia cognitivo-conductual de afrontamiento y manejo del estrés
Estrés biológico
- Actividad cognitiva y ejercicio físico
- Soporte nutricional con dietas antiinflamatorias
- Facilitadores del receptor glucocorticoideo: inhibidores de la fosfodiesterasa como las xantinas en dosis moderadas
Sistema nervioso central y ciclo vigilia-sueño
- Inhibidores de la recaptación de 5HT, NA, DA
- Agonistas DA
- Ansiolíticos
- Agentes neuroprotectores
- Cronobióticos
- Cronoterapia: higiene, regulación del dormir, terapia de luz
Apoyo clínico en aspectos psicológicos
Cada vez más profesionales médicos tienen en cuenta la salud mental dentro del proceso oncológico. Enfermería, por ejemplo, conforman una base muy importante de los tratamientos, y es un sector muy concienciado sobre la salud mental. Sin embargo, la falta de recursos y los tiempos reducidos no siempre les permiten hacerlo como quisieran.
Normalmente, en todos los centros con especialidades oncológicas se disponen de psico-oncólogos para la atención emocional y de psiquiatras y psicólogos clínicos para las situaciones de alta complejidad clínica.
Por otra parte, también contamos con asociaciones como la AECC y la Oncolliga que dan soporte psico-oncologico y psicosocial especializado.
En la app Xemio integramos muchas de las actividades de estas asociaciones que pueden ayudar a mejorar la salud física y mental de las pacientes.
Los fármacos
Las indicaciones psico-farmacológicas pueden ser de ayuda de forma específica. Se ha de tener especial cuidado con las interferencias o interacciones farmacocinéticas y farmacodinámicas ya que normalmente se está en un contexto de multitratamiento.
Muchas son las pacientes que se resisten a tomar más fármacos para mejorar su salud mental porque temen a los efectos secundarios. Sin embargo, si la paciente entiende para qué sirve el fármaco en concreto, le facilita el camino; todo se salva con una buena comunicación.
Respecto a la pregunta sobre la quetiapina, por ejemplo, se trata de un antipsicótico que suministrado en pequeñas dosis funciona muy bien como sedante. En estas pequeñas dosis es bien tolerado y no es esperable un importante aumento de peso.
Que hacer con los ataques de pánico
Los ataques de pánico son difíciles de controlar. La clave está en entender que la amenaza que se vive en el ataque de pánico no es real, sino que el cuerpo crea autonomía respecto a uno mismo. Tratar de identificar los condicionantes que facilitan su aparición y establecer conductas que ayuden a disipar la ansiedad. Es importante, por ejemplo, intentar no hiperventilar. Hay estrategias muy conocidas, como la de respirar con la ayuda de una bolsa.
Si los ataques de pánico se repiten de forma tan intensa que no permiten ser controlados, entonces debe considerarse tomar medicación y aprender estrategias psicológicas más precisas para controlarlos.
 Ada Ruíz
Ada Ruíz