Hablamos de cáncer de mama avanzado (también denominado cáncer de mama metastásico o en estadio IV) cuando el tumor se ha propagado fuera de la mama y los ganglios linfáticos adyacentes y hace metástasis frecuentemente en los huesos, los pulmones, el hígado y el cerebro, entre otros. Actualmente, existen diferentes tratamientos y líneas de estudio para el cáncer de mama avanzado. Presentamos los últimos avances sobre los tratamientos según la patología de los diferentes tipos de cáncer de mama: tumores hormonosensibles, HER2 positivo y triples negativos.
Avances en cáncer de mama con receptores hormonales (RRHH) positivos y HER2 negativo (hormonosensibles)
Las pacientes con este subtipo de cáncer de mama presenta tumores hormonosensibles, es decir, su crecimiento depende básicamente de los estrógenos y la progesterona (hormonas femeninas). Por eso, se caracterizan por tener expresión de receptores hormonales, de estrógenos y progesterona y por aprovecharse de los sistemas que ya tiene el cuerpo para regular el crecimiento de órganos tan hormonosensibles como la mama, facilitando así la proliferación de sus células malignas.
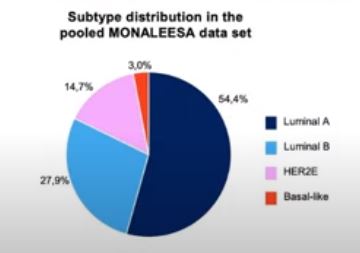
Sin embargo, no todos los tumores con receptores hormonales son iguales. Según la expresión de genes de estos tumores, vemos que, aunque la mayoría son tumores luminales (A y B), que son hormonosensibles, también hay otros que pueden comportarse de una manera más agresiva y son más parecidos al HER2 positivo y cáncer de mama triple negativo (HER2Enriched y Basal-like, respectivamente).
Elacestrant
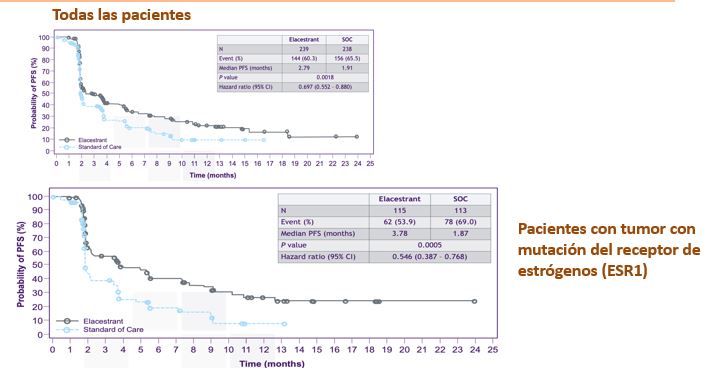
El Elacestrant es uno de los fármacos que está a punto de llegar. Pero ¿cómo funciona? Los receptores hormonales son como una especie de boca que tiene la célula para “alimentarse” de estrógenos y progesterona. Muchos tratamientos para el cáncer de mama de este tipo basan su funcionamiento en tapar esa boca o en disminuir la fabricación de estrógenos tanto en mujeres jóvenes como en mayores. Concretamente, el Elacestrant, como está dentro del grupo SERDS (down reguladores del receptor de estrógenos) se une al receptor de estrógenos y no solamente bloquea el receptor, sino que lo destruye.
Como podemos ver en la siguiente imagen, es un fármaco mucho más potente que cualquiera de los otros tratamientos hormonales que tenemos ahora disponibles. Las pacientes que reciben este fármaco progresan menos, es decir la curva más oscura se mantiene más recta sobre todo después de los primeros meses, en que probablemente aquellas pacientes con tumores en teoría hormonosensibles pero que realmente no responden al tratamiento hormonal, progresan. Una vez esta etapa inicial superada, la curva de las pacientes que recibe Elacestran se mantiene por encima de las que reciben otros tratamientos, lo que significa una mayor eficacia (estudios EMERALD Trial SABCS 2021).
Y, además, hay otros SERDS en investigación y esto es muy beneficioso porque el tratamiento hormonal es mucho mejor tolerado que la quimioterapia. Por lo que aseguramos una mejor calidad de vida a las mujeres que sufren esta enfermedad.
Avances en cáncer de mama HER2+
Las pacientes con cáncer de mama HER2 positivo tienen tumores con sobreexpresión del receptor HER2 en sus células (presencia de muchos más receptores HER2 de los normales), receptor que interviene en su crecimiento.
El receptor HER2 es como una antena que atraviesa la membrana basal de la célula, como si una aguja atravesara la cáscara de un huevo. Por lo tanto, hay una parte dentro y otra fuera de la membrana celular. La de afuera capta moléculas que le dan a la célula capacidad y órdenes para crecer. ¿Cómo? La unión entre receptor y la molécula actúa como un interruptor. Abre una vía de paso de información muy rápida hasta el núcleo y hace que la célula crezca y fabrique proteínas necesarias para el crecimiento.
Muchos de los tratamientos para este tipo de cáncer se basan en atacar la parte externa del receptor HER2 ya que es mucho más fácil. No obstante, también se puede atacar su parte interna. Lo que pasa es que el fármaco que tenga que atacar la parte interna del receptor necesitará cruzar la membrana basal, que actúa como una barrera. Esta impide que ciertos fármacos entren en la célula por su gran tamaño o por determinadas características biológicas.
Fármacos que no atraviesan la membrana
Los estudios DESTINY-BREAST han desarrollado y analizado el trastuzumab-deruxtecan, un fármaco muy potente que lo tiene difícil para atravesar la membrana basal por sí mismo. Este fármaco tiene dos partes: el trastuzumab (barritas azules), un anticuerpo monoclonal muy preciso que va dirigido contra HER2 que se ha combinado con el deruxtecan (bolitas rojas), moléculas de una quimioterapia.
El tratamiento consiste en administrar a la paciente pequeñas unidades de quimioterapia (deruxtecan) unida a un anticuerpo monoclonal (trastuzumab), que la dirigirá solamente a las células que tengan expresión o una alta expresión de HER2. Cuando el trastuzumab se una al receptor HER2, la célula lo internalizará para destruirlo porque cree que es un enemigo (y está en lo cierto). Sin embargo, cuando lo destruya, se liberará la quimioterapia, que se quedará dentro de la célula maligna, irá al núcleo y la destruirá. Este fármaco es mucho más eficaz que otros tratamientos actuales similares disponibles ya que hace que la quimioterapia no solamente dañe a la célula dirigida sino también a las células malignas cercanas. Así pues, por el momento, es uno de los fármacos más prometedores, sobre todo en HER2+.
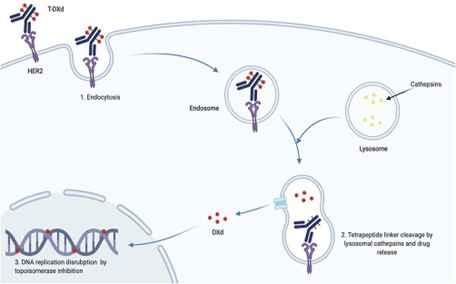
En los diferentes estudios DESTINY-BREAST se ha demostrado que las pacientes tienen más supervivencia global. Viven más, tienen mejor respuesta al tratamiento y, además, están más tiempo sin necesidad un recambio de tratamiento. Por desgracia, esto es a base de una cierta toxicidad. Las toxicidades más importantes del trastuzumab-deruxtecan son las náuseas, los vómitos y la bajada de defensas. Y, aunque estas son fácilmente manejables, en los primeros estudios la toxicidad pulmonar fue mortal para algunas pacientes. Por eso, ahora, la compañía que está desarrollando el fármaco tiene mucho control sobre los primeros síntomas que puede generar la toxicidad pulmonar en la paciente para evitar que se desarrollen. De momento, en los últimos estudios ha provocado neumonitis (similares a las que provoca la COVID-19) pero no ha ocasionado la muerte a ninguna paciente y en ese sentido, se empiezan a ver resultados beneficiosos.
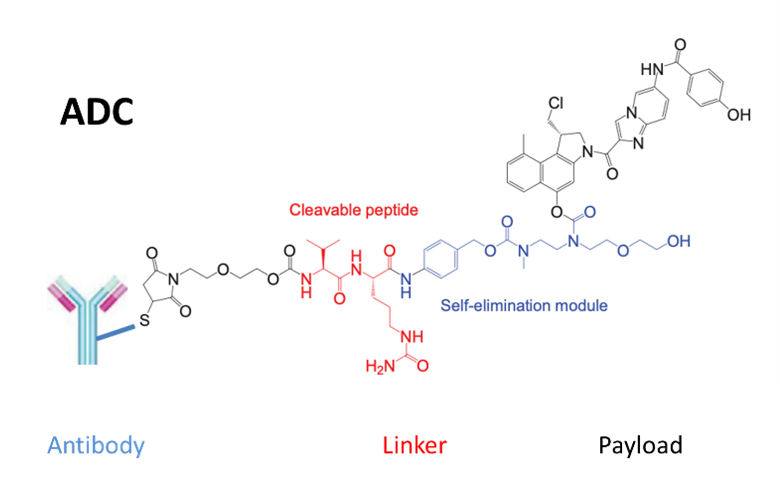
Otro fármaco de la familia del trastuzumab-deruxtecan es el trastuzumab-duocarmacina. Como en el caso anterior, el trastuzumab es el anticuerpo monoclonal, el encargado de dirigirse a las células con expresión de HER2, pero la quimioterapia en este caso es la duocarmacina. Otro elemento a tener en cuenta en este tipo de fármacos es linker, es decir, la “cuerda” que ata la quimioterapia con el anticuerpo monoclonal. Esta cuerda tiene que ser lo bastante resistente para que el fármaco llegue a la célula maligna pero lo bastante débil como para que se rompa una vez dentro.
Cabe mencionar que recientemente han empezado a publicar estudios sobre la efectividad de estos fármacos en pacientes que se consideran HER2 negativas pero que tienen suficiente expresión del receptor HER2 en la superficie para que los fármacos actúen (las pacientes HER2+ pueden tener entre 2 y 3 millones de receptores en superficie mientras que este otro tipo de pacientes con algo de expresión de HER2 solo tienen unos 100.000-200.000 receptores). Los resultados de los estudios son muy positivos y se han presentado en el Congreso Americano de Oncología en junio de 2022.
Fármacos que sí atraviesan la membrana
El Neratinib, el Tucatinib y el Pyrotinib son unos fármacos orales que se introducen dentro de la membrana y bloquean HER2 por dentro, lo que aumenta la disponibilidad de fármacos eficaces. En resumen, existe una gran investigación sobre el tratamiento del cáncer de mama HER2+ que está aportando fármacos de gran eficacia.
Avances en cáncer de mama triple negativo
Las pacientes con tumores triple negativo carecen tanto de receptores hormonales (estrógeno y progesterona) como de HER2. Al no tener estas proteínas, actualmente, no responden al tratamiento hormonal ni anti-HER2 (excepto las mencionadas anteriormente, las que disponen del número suficiente de receptores HER2 en superficie) y su tratamiento se basa en diferentes tipos de quimioterapia.
Hay buenas noticias para estas pacientes, sobre todo, de la mano de la inmunoterapia. El estudio KEYNOTE-355 compara dos grupos de pacientes: pacientes con tumor triple negativo con metástasis en la primera línea de tratamiento de solo quimioterapia (todas las pacientes con tumor triple negativo reciben quimioterapia ya que es el tratamiento esencial; incluso ahora con inmunoterapia) y pacientes que reciben quimioterapia con un agente inmunoterápico, el pembrolizumab.
El pembrolizumab, consigue ser eficaz para controlar la enfermedad activando el sistema inmunitario de la paciente contra su propio tumor. Aunque el sistema inmunitario ya esté activado, las células neoplásicas aprovechan un sistema existente y necesario en las células normales para frenar el sistema inmunitario y de esta manera consiguen que el sistema inmunitario no las destruya. El pembrolizumab hace que la célula maligna no pueda utilizar este freno y así las células del sistema inmunitario puedan destruir las células malignas. De momento, este fármaco aumenta la curva de supervivencia para las pacientes. Sin embargo, aunque recientemente la FDA (Agencia Federal del Departamento de Salud y Servicios Humanos de los Estados Unidos) y la EMA (Agencia de Medicina Europea) ya han aprobado el pembrolizumab, en España aún está pendiente la autorización para ser costeado por el servicio de salud público.
Otro fármaco reciente destacado en pacientes triple negativo es el anticuerpo monoclonal conjugado, el sacituzumab govitecan. El estudio hizo el mismo procedimiento que con el pembrolizumab pero en este caso las pacientes ya habían recibido como mínimo dos líneas de tratamiento de quimioterapia. Es un fármaco con buenos resultados en estas pacientes, que permite aumentar el tiempo de supervivencia global de las pacientes que sufren de cáncer de mama triple negativo en estadio avanzado, es decir con metástasis.
Conclusiones
- Como resultado de un gran esfuerzo en investigación, se ha desarrollado un número importante de nuevos fármacos eficaces.
- Algunos de estos nuevos fármacos son útiles como hormonoterapia.
- Se ha informado de la eficacia en relación a nuevos anticuerpos monoclonales conjugados para pacientes con cáncer de mama HER2+ pero también para pacientes con cáncer de mama HER2-ow y en triple negativo.
- Finalmente, se están viendo resultados en inmunoterapia.
Referencias
Ponencia impartida por la Dra. Montserrat Muñoz (Hospital Clínic de Barcelona) en Encuentros Digitales Xemio del 18 de mayo de 2022. Últimos avances de los tratamientos en cáncer de mama avanzado.
 Montserrat Muñoz
Montserrat Muñoz